子宮頸癌
簡介
子宮頸癌是女性常見生殖器官相關癌症之一,好發於35歲至44歲的婦女1。多數的人類乳突病毒(HPV)感染會自行清除,若持續感染人類乳突病毒 (HPV) 且無法自行清除便會與罹患子宮頸癌有很高的關聯性,依醫囑接種HPV疫苗有助於降低特定HPV相關癌症發生風險2。由於疾病早期不會有明顯症狀,定期接受子宮頸篩檢可以幫助及早發現癌症3,以利治療與預後。
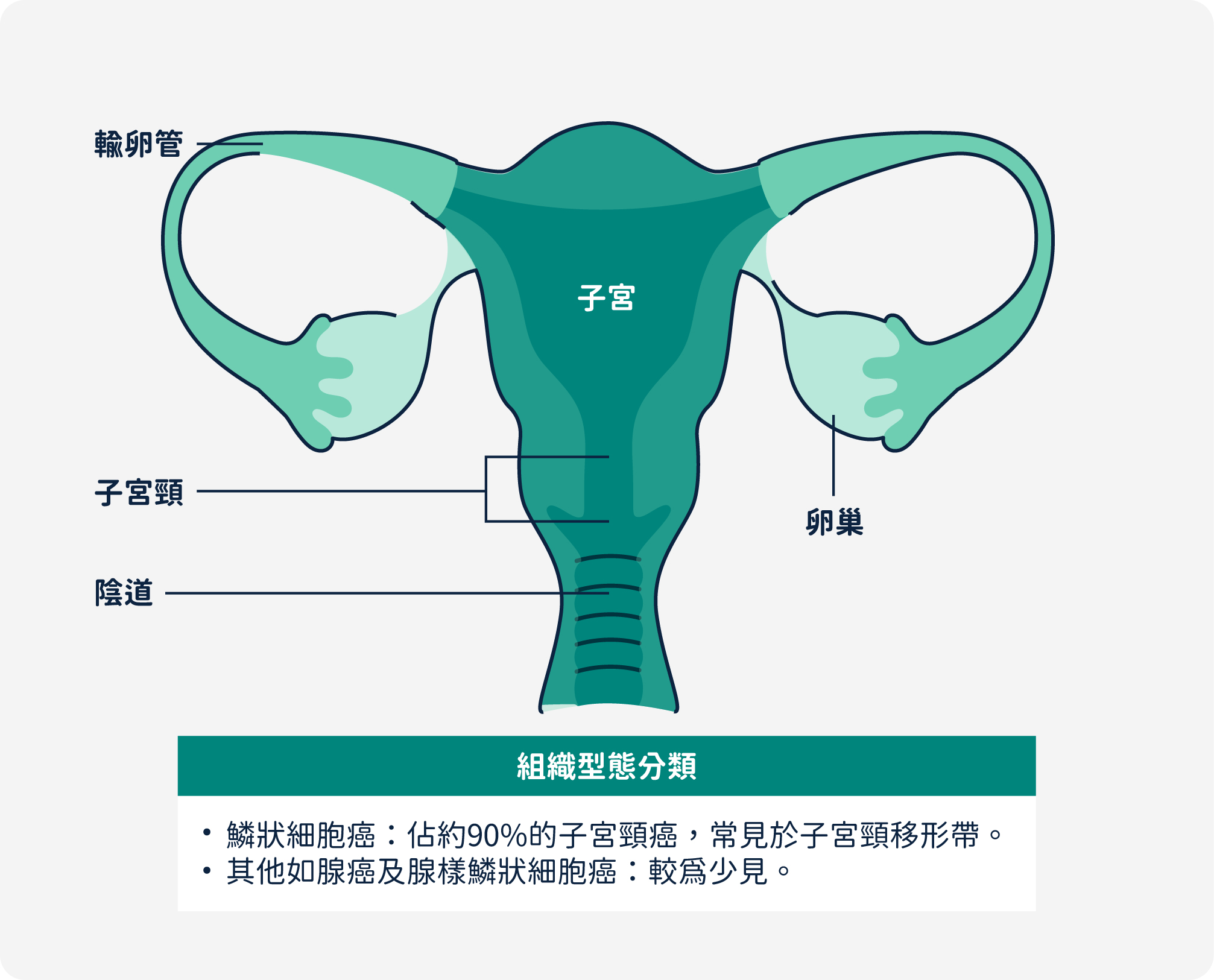
- 解剖構造與分類
子宮頸位於子宮下部,連接子宮體與陰道1,在組織解剖學上,子宮頸可區分為:- 外子宮頸 (ectocervix):位於子宮頸外端,為子宮頸通往陰道的開口,由鱗狀上皮細胞組成1。
- 內子宮頸 (endocervix):位於子宮頸內端,為子宮頸通往子宮的開口,由柱狀上皮細胞組成1。
- 子宮頸移形帶 (transformation zone):是子宮頸口鱗狀上皮細胞與柱狀上皮細胞的交界處,這一個區域的位置會隨著年齡增長或生產而改變,是子宮頸癌最好發的位置1。
當子宮頸內壁的組織發生病變時,我們便稱之為子宮頸癌。根據細胞型態,子宮頸癌可分為以下幾種類型1:
- 鱗狀細胞癌:外子宮頸的鱗狀上皮細胞發生病變導致的癌症,多發生在子宮頸移形帶,佔所有子宮頸癌案例的90%,是最常見的子宮頸癌類型1。
- 腺癌:由內子宮頸的柱狀上皮細胞病變所致1。
- 其他類型:包括腺性鱗狀癌 (同時具有鱗狀細胞癌和腺癌特徵)、神經內分泌癌、非特定上皮癌、惡性黑色素瘤與惡性肉瘤等 1。
-
流行病學
根據全球癌症統計,2020年全球約有60萬子宮頸癌新病例,致死人數約34萬人4。衛生福利部國民健康署癌症登記報告指出,子宮頸癌在110年女性癌症發生率與死亡率的排名分別為第11名與第8名,初次診斷子宮頸癌約有1,300人,另有逾600名患者因子宮頸癌死亡5。子宮頸癌發生率隨年齡上升5,35-44歲更是子宮頸癌診斷的高峰期1。 -
危險因子
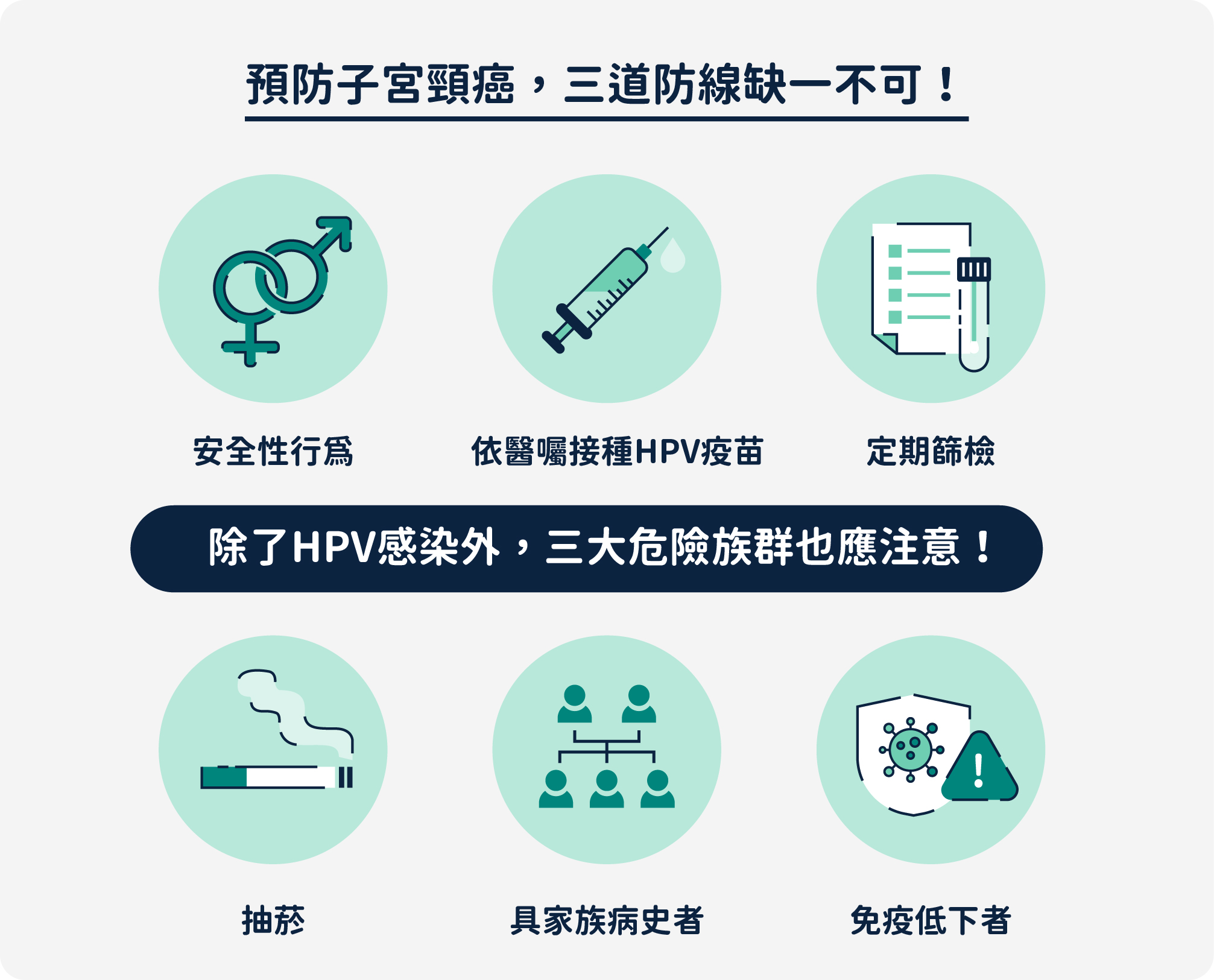
子宮頸癌與感染人類乳突病毒 (Human papillomavirus, HPV) 有很大的關係1,2,多數的HPV感染會自行清除,使用保險套6能降低HPV感染機率,依醫囑接種HPV疫苗更可幫助降低感染與子宮頸癌風險2。其他危險因子還有不安全性行爲 (如多重性伴侶)、吸煙、免疫低下 (如服用免疫抑制藥物與HIV感染者)、披衣菌感染者、長期服用口服避孕藥物、多次懷孕、飲食習慣不佳 (如蔬果量不足) 與子宮頸癌家族病史等1。
-
臨床表現
子宮頸癌的癌前病變與早期疾病通常都不具症狀,當病變擴大且侵入附近組織後,患者才可能開始出現陰道異常出血、異常分泌物 (如分泌物帶血)、性交疼痛及骨盆區域疼痛等症狀1。晚期子宮頸癌症狀則有腿部腫脹、排尿或排便困難、血尿等1。由於早期症狀不易發現,定期接受子宮頸抹片篩檢將有助於早期發現病變。台灣自民國84年開始,補助30歲以上婦女每年子宮頸抹片檢查,國健署亦建議符合資格婦女應每3年至少接受1次抹片檢查,以遠離子宮頸癌威脅3。
診斷與分期
子宮頸抹片檢查可先初步判斷子宮頸組織是否有異常情形1,如若結果異常,醫師會進一步安排陰道鏡檢查與病理組織切片 (如子宮頸內刮除術、圓錐狀切除 (Cone biopsy) 等) 來確定診斷1,7。而電腦斷層 (CT)、磁振造影 (MRI)、正子電腦斷層造影 (PET/CT),以及膀胱鏡或直腸鏡等檢查則是可協助確認癌症的擴散程度1。確診後,醫師會根據病人的腫瘤大小、淋巴結受影響程度以及腫瘤遠端轉移情形等指標為疾病做分期,詳細分期如下所示7,8:

治療原則
子宮頸癌的治療選擇有手術、放射治療和藥物治療 (包括化學治療、標靶治療、免疫治療和抗體藥物複合體)1。
- 手術
手術是早期子宮頸癌的主要治療之一1。醫師會根據患者的疾病嚴重度與腫瘤擴散程度,選擇不同的術式,如子宮頸錐狀切除術 (針對癌前病變或初期病灶)、根除性子宮頸切除術,以及子宮切除術等1,7。有些病人可能會合併接受骨盆腔淋巴結切除術來防止癌症擴散1,7。 - 放射治療
其原理是對腫瘤照射高能量放射線,以達到殺死癌細胞的目的。可以單用或合併其他療法 (如化學治療)1。- 體外放射治療 (External beam radiation therapy, EBRT):主要的放射治療方式,與化療合併作為同步化療放療 (concurrent chemo-radiotherapy, CCRT) 使用1,作為手術後輔助治療,或無法接受手術及晚期病人的主要療法方式7。
- 近接放射治療 (Brachytherapy):是一種體內放療,直接將具有放射線的特殊裝置至於子宮頸的病灶附近,近距離照射腫瘤以達到治療目的1。常和體外放射治療與化療合用,作為無法接受手術或晚期病人的治療方式7。
放射治療常見副作用包括疲勞、腹瀉、噁心、陰道或外陰部疼痛以及貧血等1。
-
藥物
藥物種類有化學治療、標靶治療、免疫治療以及抗體藥物複合體。- 化療藥物:常和放射線治療合用,做為術後輔助治療,或無法接受手術及晚期癌症的主要治療方式7。常見副作用有噁心、嘔吐、口腔潰瘍、白血球低下、掉髮等1。
- 免疫治療:這一類藥物可以協助人體內的免疫系統去辨識並破壞癌細胞1。用於無法接受手術、疾病復發或先前治療失敗的晚期子宮頸癌病人7。常見副作用包括疲倦、皮疹、噁心等1。
- 標靶治療:可作用在癌細胞上調控生長的蛋白質,進而殺死癌細胞1。常見藥物有RET 融合基因抑制劑和神經營養受體酪胺酸激酶 (Neurotrophic tyrosine receptor kinase, NTRK) 抑制劑1,可作為先前治療失敗且帶有特定基因突變之晚期子宮頸癌的後續用藥7。副作用會因使用不同藥物而有差異1。
- 抗體藥物複合體 (Antibody-drug conjugate, ADC):是透過生物技術將抗體和小分子化學藥物再合成的藥物,複合體上帶有高度專一性的抗體,可以精準捕捉癌細胞,再經由小分子化學藥物進入癌細胞中作用3。目前可用於治療HER2陽性的晚期子宮頸癌患者7。常見的副作用包括噁心嘔吐、疲倦、掉髮、肝功能改變等1。
衛教文章僅供衛教目的使用,並非且無法取代專業醫療照顧,若有任何相關疑問,請洽詢醫護相關人員。
參考資料
- American Cancer Society. Cervical Cancer. Available at: https://www.cancer.org/cancer/types/cervical-cancer.html (Accessed Sep.09. 2024)
- 衛生福利部。接種HPV疫苗 預防子宮頸癌。Available at: https://www.mohw.gov.tw/cp-5267-67886-1.html (Accessed Sep. 09. 2024)
- 衛生福利部國民健康署。子宮頸癌是可預防的癌症,定期篩檢守護女性健康。Available at: https://www.mohw.gov.tw/cp-16-76878-1.html (Accessed Sep. 09. 2024)
- Sung H, et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. 2021 May;71(3):209-249.
- 衛生福利部國民健康署。110年癌症登記報告。Available at: https://www.hpa.gov.tw/File/Attach/17639/File_23506.pdf (Accessed Sep. 09. 2024)
- 衛生福利部國民健康署。3道防線 預防子宮頸癌。Available at: https://www.mohw.gov.tw/cp-4632-54191-1.html (Accessed Sep. 09. 2024)
- NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines®) Cervical Cancer Version 4.2024 — September 24, 2024
- Bhatla N, et al. Cancer of the cervix uteri: 2021 update. Int J Gynaecol Obstet. 2021;155 Suppl 1(Suppl 1):28-44.
TW-CER-00061 Nov/2024


