早期肺癌的篩檢 – 台灣低劑量肺部電腦斷層篩檢施行計畫

最後更新於 2/26/2025 | 9分鐘閱讀
大綱:
- 肺癌的流行病學與風險因子
- 什麼是低劑量肺部電腦斷層篩檢
- 為什麼需要做低劑量肺部電腦斷層
- 什麼樣的人應該/不應該接受低劑量電腦斷層篩檢
- 接受低劑量電腦斷層應該注意什麼
- 低劑量肺部電腦斷層在台灣的施行方法
- 低劑量電腦斷層的結果判讀與後續追蹤
- 低劑量肺部電腦斷層在台灣的施行成效
- 早期肺癌的治療選項
肺癌的流行病學與風險因子
- 肺癌是110年台灣發生率第二、死亡率第一的癌症1,約有6成的病人在診斷時已經進入肺癌晚期2,故早期發現成為了全民健康的一大課題!
- 吸菸是公認肺癌最主要的風險因子,然而台灣卻有超過一半的肺癌病人沒有吸菸習慣2,他們可能與環境暴露、家族史、基因等其他肺癌風險因子有關2。
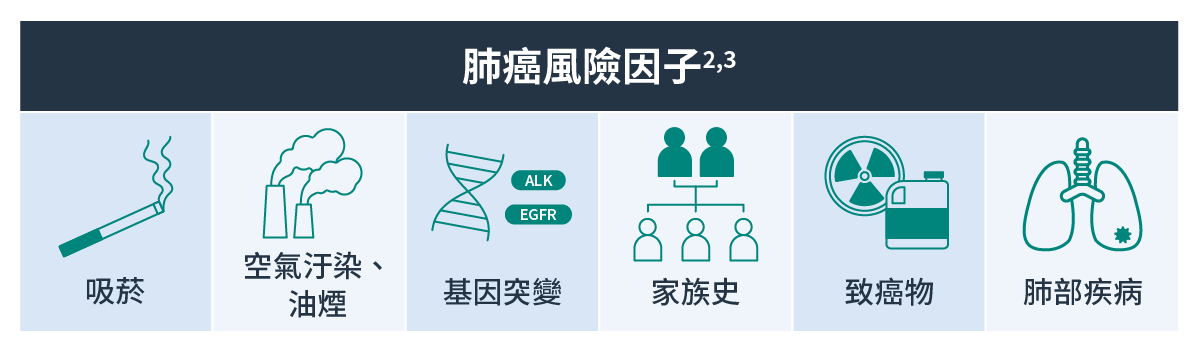
- 職業相關致癌物暴露:石綿、重金屬、有機氣體、輻射線3
什麼是低劑量肺部電腦斷層篩檢
- 低劑量肺部電腦斷層掃描(LDCT, Low-dose computed tomography)是一種影像檢查,僅使用一般常規電腦斷層5分之1的低輻射量,過程中會拍攝多張肺部影像來協助檢測腫瘤病灶,是目前唯一具國際實證可早期發現肺癌的篩檢工具3。
為什麼需要做低劑量肺部電腦斷層
- 肺癌預後與診斷時的疾病分期有關,但多數病人診斷時已為晚期,存活率較低。統計指出第IV期之五年存活率不到10%,若能早期發現、早期治療,第Ia期之五年存活率可超過80%,預後較好4。
- 相較於X光檢查,LDCT 篩檢已被證實可相對地降低肺癌死亡率達 20%5。即使沒有抽菸習慣,其他風險因子也可能與肺癌的發生有關2,故LDCT篩檢對於此類風險族群也十分重要3。
- LDCT篩檢有助於早期發現肺癌,及早治療可提升生活品質並降低死亡率。
- 此外,LDCT也可以及早發現其他疾病,如慢性阻塞性肺病、冠狀動脈鈣化等3。
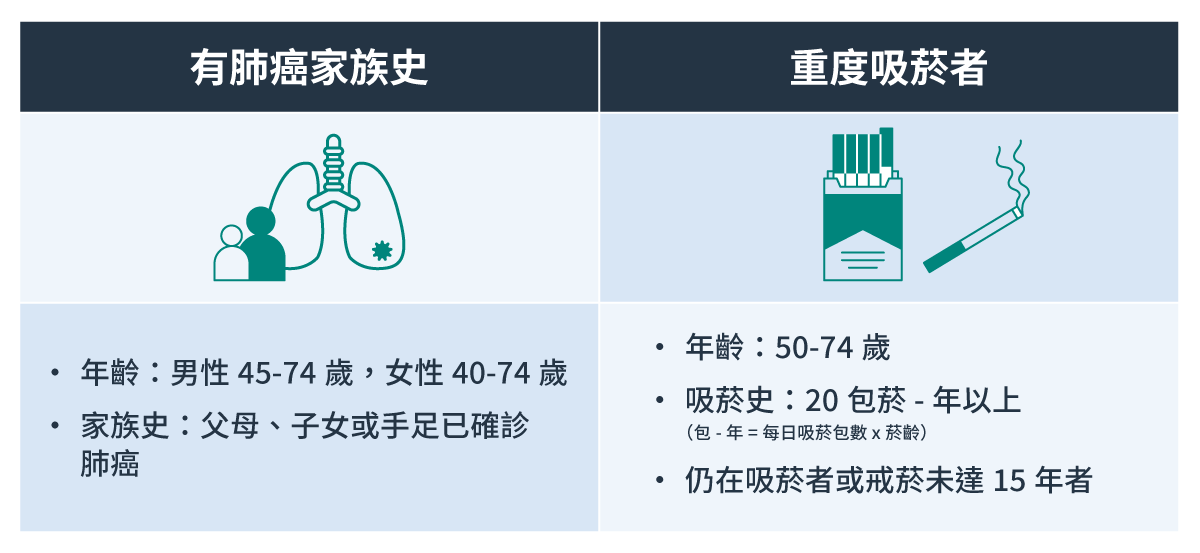
什麼樣的人應該/不應該接受低劑量電腦斷層篩檢
- 符合下列條件的民眾,為國健署補助對象,趕快行動做篩檢20!
-
有其他風險因子者也可向醫師諮詢接受篩檢3:
- 肺部疾病病史
- 職業/化學物質暴露:金屬業、礦業、石化業,長期接觸石綿、氡氣、油煙、粉塵、油漆等化學物質,或處於放射環境下者
-
以下民眾則不建議接受LDCT篩檢,並可能需要常規就醫回診3,6:
- 應減少輻射暴露者6
- 懷孕中婦女
- 過去12個月內胸部曾接受過電腦斷層檢查
- 曾得過肺癌:應定期回診6
-
無法透過篩檢早期治療
- 無法接受胸腔穿刺或手術者6
- 患有嚴重疾病或無法接受根治性癌症治療的民眾3
-
已有疑似肺癌/癌症徵兆,建議就醫6
- 過去1個月內有不明原因咳血,或胸部X光檢查有明顯可疑病灶
- 過去1年內不明原因體重減輕超過6公斤
接受低劑量電腦斷層應該注意什麼
- 應先了解 LDCT篩檢的效益與可能風險3:

- 仍要注意,LDCT為篩檢工具,不能預防肺癌的發生,也不能做為戒菸的替代選擇3
低劑量肺部電腦斷層在台灣的施行方法
- 符合國健署補助篩檢對象的高風險民眾,每2年可進行1次LDCT3
- 民眾可以至政府合約院所預約排檢8:
- 篩檢前應確保告知醫師所有健康狀況和病史,以利判斷是否適合接受LDCT6。
- 篩檢前無須空腹禁食、也無須施打顯影劑8。
- 檢測時只需平躺於儀器床上,配合醫事放射師的指示深呼吸後閉氣,過程十分快速8。
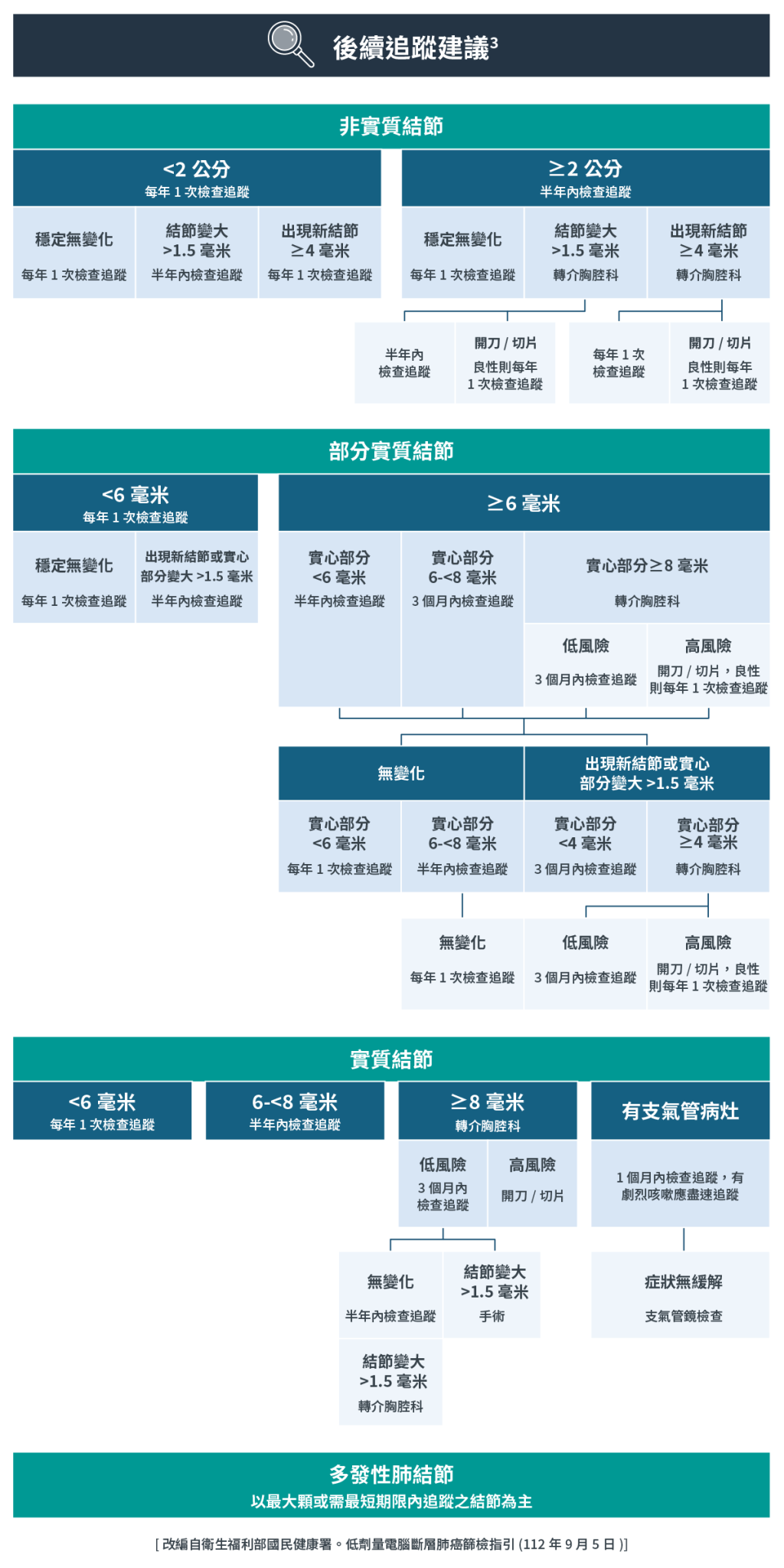
低劑量電腦斷層的結果判讀與後續追蹤
-
LDCT檢測結果可能無異常,或有可疑病灶,並可分為3:
- 非實質結節:生長速度慢,可能為良性或低惡性度的腫瘤,轉移率較低,預後較佳
- 實質/部分實質結節:生長速度較快,或高惡性度的腫瘤,預後較差
- 若您的檢查結果有異常,依據結節的性質、大小與變化,醫師可能會建議一年內進行不同頻次的檢查追蹤;若結節出現變化,則會轉介胸腔科評估,並可能需要進一步開刀或切片3。
低劑量肺部電腦斷層在台灣的施行成效
-
對於非吸菸者,LDCT可協助早期發現肺癌,診斷率為2.6%,其中96.5%為早期肺癌(第0期與第1期)9。
(由國健署補助TALENT研究,統計台灣2015年12月至2019年7月間,55-75歲、不抽菸或已戒菸超過15年,並有任一其他風險因子的民眾(三等親肺癌家族史、二手菸、肺部疾病、煮食頻率高或沒用抽油煙機等)之LDCT篩檢結果)9。
早期肺癌的治療選項
- 肺癌的治療方式取決於病人的肺癌類型、位置以及是否擴散10
-
對於早期的肺癌患者,治療選擇包括手術切除、放射治療和藥物治療:
- 手術:是第I和第II期非小細胞肺癌最主要的治療方式10,目前研究證實在部分可切除的非小細胞肺癌病患,手術搭配全身性輔助治療(如化療11、標靶12或免疫治療13)能進一步改善預後,而部分侷限性小細胞肺癌病人也可評估是否接受手術切除14。腫瘤可透過開放手術或胸腔鏡手術來切除,並可依據肺部組織切除程度的不同分為10:
- 肺節/楔狀切除術:切除小量的肺部組織,適合非常早期的肺癌
- 肺葉切除術:切除肺臟其中的一個肺葉
- 全肺切除術:切除其中一邊的肺臟
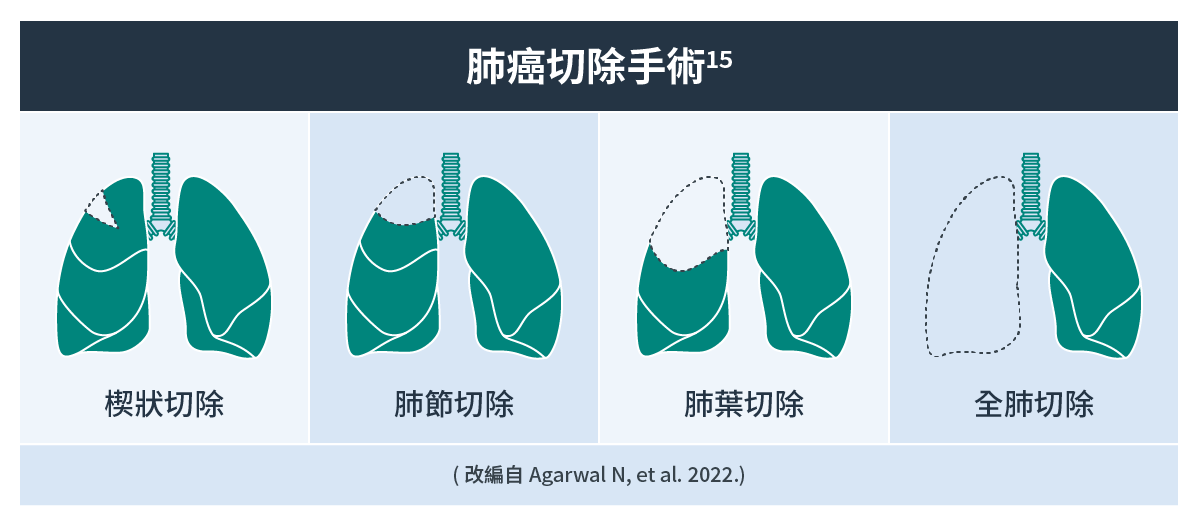
手術也會同時去除腫瘤附近的胸部淋巴結,並進行進一步檢驗10。
- 放射治療:利用游離輻射來消滅癌細胞,部分早期病人可用以替代手術,可能在手術後、化療後或與化療同時執行10。
- 化學治療:利用藥物阻斷癌細胞的生長、分裂,醫師會依據檢驗 結果與手術恢復狀況,來評估是否需要接受術後化學治療10。
- 標靶治療:阻斷與癌細胞生長有關的生長途徑,治療前需先接受基因檢測來評估是否有標靶藥物對應的基因表現(如EGFR、ALK)10,16。
- 免疫治療:喚起人體的免疫系統去偵測並對抗癌細胞10,16﹐並可經醫師評估後於術前、術後或手術前後接受合適的免疫治療17,18,19。
- 及早篩檢有助於及早診斷和治療,對於提高存活率至關重要。
衛教文章僅供衛教目的使用,並非且無法取代專業醫療照顧,若有任何相關疑問,請洽詢醫護相關人員。
參考資料
- 衛生福利部國民健康署。110年癌症登記報告。
- Tseng CH, et al. J Thorac Oncol. 2019;14(5):784-792.
- 衛生福利部國民健康署。低劑量電腦斷層肺癌篩檢指引 (112年9月5日)。
- Chang YJ, et al. J Clin Med. 2021;10(20):4675.
- The National Lung Screening Trial Research Team. New England Journal of Medicine. 2011;365(5):395-409.
- 衛生福利部國民健康署。肺癌早期偵測計畫。https://www.hpa.gov.tw/Pages/List.aspx?nodeid=4619 (Accessed in Aug. 2024).
- de Koning HJ, et al. N Engl J Med. 2020;382(6):503-513.
- 衛生福利部。肺癌篩檢5分鐘,還沒參加看過來。https://www.mohw.gov.tw/cp-16-75507-1.html (Accessed in Aug. 2024).
- Chang GC, et al. Lancet Respir Med. 2024;12(2):141-152.
- ESMO。非小細胞肺癌病患指南,2019。
- Pignon JP, et al. J Clin Oncol. 2008;26(21):3552-3559.
- Tsuboi M, et al. N Engl J Med. 2023;389(2):137-147.
- O’Brien M, et al. Lancet Oncol. 2022;23(10):1274-1286.
- Dingemans AC , et al. Ann Oncol. 2021;32(7):839-853.
- Agarwal N, et al. Basic Principles and Advanced VATS Procedures. In: Lomanto D, Chen WTL, Fuentes MB (eds). Mastering Endo-Laparoscopic and Thoracoscopic Surgery. Springer, Singapore.2022.
- 台北癌症中心。肺癌診療指引,2023。
- Wakelee H, et al. N Engl J Med. 2023;389(6):491-503.
- Forde PM, et al. N Engl J Med. 2022;386(21):1973-1985.
- Felip E, et al. Lancet. 2021;398(10308):1344-1357.
- 衛生福利部國民健康署。114年擴大肺癌篩檢服務 新年從健康開始。https://www.hpa.gov.tw/Pages/Detail.aspx?nodeid=4878&pid=18751 (Accessed in Feb. 2025).
TW-LAM-01484 Feb/2025